Comprendre le régime faible en FODMAP
DANS CET ARTICLE
En bref
Le régime faible en FODMAP est une approche basée sur la science, conçue pour améliorer la gestion des symptômes du syndrome de l'intestin irritable (SII). Le terme FODMAP est un acronyme pour « Fermentescibles Oligosaccharides, Disaccharides, Monosaccharides, and Polyols ». En termes plus simples, il s’agit de petits glucides qui sont présents dans plusieurs aliments et qui sont mal absorbés lors de la digestion. Ils peuvent provoquer des symptômes digestifs très inconfortables chez les personnes atteintes du SII.
Ce régime consiste en la réduction temporaire des aliments riches en FODMAP afin de diminuer les symptômes gastro-intestinaux. Une fois les symptômes stabilisés, la phase de tests peut débuter : certains aliments riches en FODMAP sont réintroduits un par un, afin d’identifier le niveau de tolérance pour chaque catégorie de FODMAP.
Le but du régime est de déterminer quels types de FODMAP déclenchent des symptômes, afin de pouvoir ensuite réintroduire les aliments contenant des FODMAP qui sont bien tolérés. L’objectif est de personnaliser l’alimentation de façon à garder les symptômes sous contrôle, tout en mangeant le plus varié et équilibré possible.
Les origines du régime
Le régime faible en FODMAP a été créé au début des années 2000 par une équipe de recherche de l'Université Monash, en Australie. Cette équipe cherchait des solutions pour diminuer les symptômes du syndrome de l'intestin irritable, qui était mal compris à l'époque.
L'idée à la base du régime faible en FODMAP était que certains types de glucides pouvant fermenter dans l’intestin, les FODMAP, pouvaient aggraver les symptômes du SII. Les chercheurs ont développé une classification des aliments en fonction de leur teneur en FODMAP. Les résultats obtenus suite aux tests du régime faible en FODMAP chez des personnes atteintes de SII ont été prometteurs, montrant que ce régime pouvait réduire considérablement les symptômes digestifs.
Aujourd'hui, le régime faible en FODMAP est reconnu comme un traitement efficace pour le SII. Bien qu'il ne s'agisse pas d'une solution définitive ou qui convient à tous, ce régime a amélioré considérablement la qualité de vie de nombreuses personnes atteintes de SII.
Les bénéfices du régime
Le régime faible en FODMAP peut offrir divers avantages pour les personnes atteintes du syndrome de l'intestin irritable :
Réduction des symptômes :
Le régime faible en FODMAP peut aider à réduire les symptômes digestifs tels que les douleurs abdominales, les ballonnements, la diarrhée et la constipation. L'efficacité du régime faible en FODMAP a été démontrée par plusieurs études, avec jusqu'à 75 % des personnes atteintes de SII constatant une amélioration significative de leurs symptômes.
Identification des déclencheurs :
Le régime aide à identifier les aliments qui peuvent déclencher des symptômes chez un individu. Ces informations sont très précieuses pour personnaliser l’alimentation de façon à bien gérer les symptômes.
Meilleure qualité de vie :
En réduisant les symptômes, le régime faible en FODMAP peut permettre aux personnes atteintes de SII de retrouver une meilleure qualité de vie. Elles peuvent reprendre leurs activités quotidiennes sans vivre avec les conséquences des symptômes.
Les FODMAP
Le terme FODMAP désigne certains types de glucides à chaîne courte que l'on retrouve naturellement dans de nombreux aliments et qui sont mal absorbés par l’intestin lors de la digestion. Ils peuvent provoquer des symptômes gastro-intestinaux inconfortables chez certaines personnes, en particulier celles atteintes du syndrome de l'intestin irritable (SII).
L’acronyme FODMAP
L’acronyme FODMAP signifie Fermentescible Oligosaccharides, Disaccharides, Monosaccharides, And Polyols. Voici une signification plus détaillée de chacun de ces termes :
Fermentescibles :
Les FODMAP fermentent rapidement dans l’intestin : ils servent de nourriture aux bactéries présentes dans le côlon, produisant ainsi des gaz. Chez certaines personnes, cette fermentation peut provoquer des symptômes digestifs désagréables, notamment des ballonnements, de la distension abdominale et des douleurs abdominales.
Oligosaccharides :
Les oligosaccharides sont des chaînes courtes de glucides (3 à 10 molécules de sucres simples reliées ensemble). Deux types d'oligosaccharides sont particulièrement importants dans le régime faible en FODMAP :
- Fructanes (FOS) : On les trouve dans des aliments tels que le blé, l'orge, le seigle, l’ail, les oignons, les poireaux et les artichauts.
- Galactanes (GOS) : Les légumineuses comme les lentilles, les pois chiches et les haricots noirs en sont riches.
Disaccharides :
Les disaccharides sont des glucides composés de 2 molécules de sucres simples. Le disaccharide à considérer dans le régime faible en FODMAP est le lactose, que l'on trouve dans plusieurs produits laitiers tels que le lait, le yogourt et certains fromages. Il est mal digéré chez les individus qui manquent de lactase, une enzyme présente dans l’intestin qui « coupe » la molécule en deux et permet son absorption.
Monosaccharides :
Les monosaccharides sont des sucres simples (1 molécule). Le monosaccharide à surveiller est le fructose, qui pose problème surtout lorsqu’il se trouve en excès du glucose dans les aliments. Il se trouve dans les fruits, le miel, le sirop d’agave, certains légumes et le sirop de maïs à haute teneur en fructose.
Polyols :
Les polyols sont des sucres-alcool que l'on trouve naturellement dans certains fruits et légumes, et qui sont ajoutés dans certains aliments transformés du commerce. Les polyols à surveiller sont :
- Sorbitol : Il y en a notamment dans les pommes, les abricots et les cerises.
- Mannitol : On en retrouve dans le céleri, les champignons et la choucroute.
Comment les FODMAP provoquent-ils des symptômes?
Les FODMAP peuvent entraîner des symptômes gastro-intestinaux par le biais de divers mécanismes :
Fermentation microbienne :
Les FODMAP sont mal absorbés lors de la digestion, ce qui signifie qu’ils voyagent dans l’intestin jusqu’au côlon, où ils servent de nourriture à la grande population de bactéries qui y est présente. Cette fermentation microbienne produit des gaz, notamment du dioxyde de carbone, de l'hydrogène et du méthane.
Effet osmotique :
Certains FODMAP peuvent attirer de l'eau dans l’intestin en raison d’un phénomène osmotique. Cela peut entraîner une augmentation de la quantité d'eau dans le tube digestif, causant ainsi de la distension abdominale, des selles molles ou de la diarrhée.
Distension des parois intestinales :
L’accumulation de gaz et/ou de liquide peut provoquer une distension qui étire les parois intestinales, ce qui peut engendrer des douleurs ou de l’inconfort abdominal chez les personnes atteintes du SII, pour qui la sensibilité intestinale est accrue.
Interaction avec la motilité intestinale :
Certains FODMAP semblent influencer la motilité intestinale, ce qui peut modifier la vitesse à laquelle les aliments se déplacent à travers les intestins. Cela peut entraîner des variations dans la fréquence et la consistance des selles, passant de la constipation à la diarrhée.
Pour une explication plus visuelle de ces mécanismes, je vous invite à visionner la courte vidéo suivante, créée par l’Université Monash (disponible en anglais seulement) :
Vidéo réalisée par l’Université Monash, expliquant comment les FODMAP provoquent des symptômes chez les personnes atteintes du syndrome de l’intestin irritable.
Les différentes phases du régime
Le régime faible en FODMAP se déroule généralement en trois phases, chacune ayant un objectif spécifique. Voici un aperçu du processus typique et des durées recommandées pour chaque phase :
Phase 1 : Élimination (2 à 6 semaines)
Dans cette première phase, l'objectif est de réduire de manière significative la consommation de FODMAP, en évitant le plus possible les aliments riches en FODMAP. Cette phase d'élimination dure généralement de 2 à 6 semaines. L’objectif est de diminuer considérablement les symptômes.
Phase 2 : Réintroduction (8 à 12 semaines)
La phase de réintroduction commence après la période d'élimination, lorsque les symptômes sont suffisamment diminués et stabilisés. L'objectif est de réintroduire progressivement chacun des groupes de FODMAP pour déterminer lesquels déclenchent des symptômes et à quelles doses. Certains aliments spécifiques de chacun des groupes sont testés un par un, à des intervalles spécifiques, en augmentant graduellement les portions. Cette phase dure généralement de 8 à 12 semaines.
Phase 3 : Personnalisation (long terme)
Cette dernière phase consiste à retourner à une alimentation plus « normale », qu’on personnalise en fonction des résultats obtenus lors de la phase de réintroduction. Durant cette phase, les aliments bien tolérés sont réintroduits graduellement, tout en évitant ceux qui déclenchent trop de symptômes. L’objectif est de réintégrer le plus d’aliments possible à l’alimentation quotidienne, tout en gardant les symptômes sous contrôle. Cela peut nécessiter certains ajustements au fil du temps puisque la tolérance individuelle aux FODMAP peut fluctuer.
Les aliments et leur teneur en FODMAP
Les gens qui s’intéressent au régime faible en FODMAP ont souvent la même réaction en voyant la liste des aliments à éviter : « Mais qu'est-ce que je vais bien pouvoir manger?! ». Il est vrai qu'au début, il peut être déroutant d’apprendre que des aliments courants comme l'ail, l'oignon, les pommes, les poires et le blé sont riches en FODMAP et devront être temporairement exclus de votre alimentation. Concentrez-vous plutôt sur les aliments que vous POUVEZ consommer, et vous verrez qu'il y a de nombreuses options! Il est d’ailleurs important de noter qu'aucun groupe alimentaire n'est complètement éliminé ; il suffit de choisir des alternatives faibles en FODMAP au sein de chaque groupe.
Le suivi du régime demande toutefois plus de préparation et de créativité en cuisine, puisque plusieurs aliments sont exclus. Il est d’ailleurs recommandé de privilégier la cuisine à la maison durant cette période puisqu’il est ainsi plus facile de contrôler le contenu des repas. C'est pour cette raison que je publie des recettes faibles en FODMAP sur ce site, dans le but de simplifier ce processus et de réduire la charge mentale qui peut accompagner le régime.
Vous trouverez ci-dessous un aperçu de la teneur en FODMAP de différents aliments, classés par groupes alimentaires et présentés sous forme de continuum : plus ils se situent à gauche sur l’image, plus ils sont riches en FODMAP. Plus ils sont à droite, moins ils en contiennent. De manière générale, durant les phases d’élimination et de réintroduction du régime :
Les aliments dans la section ROUGE sont à éviter.
Les aliments dans la section JAUNE peuvent être mangés en quantités limitées.
Les aliments dans la section VERTE peuvent être mangés en grandes quantités.
Teneurs en FODMAP de divers fruits.
Teneurs en FODMAP de divers légumes.
Teneurs en FODMAP de divers aliments protéinés.
Teneurs en FODMAP de divers féculents.
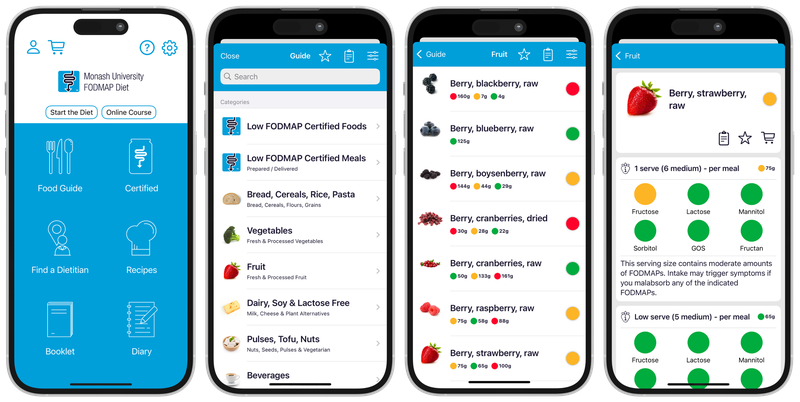
Ces images sont des outils visuels pour vous donner une idée rapide de la teneur en FODMAP de certains aliments. Pour suivre le régime de façon précise et adéquate, il est nécessaire de respecter les portions recommandées qui sont spécifiques pour chaque aliment. Un(e) diététiste-nutritionniste pourra vous informer sur ces portions. Vous pouvez également trouver ces informations détaillées sur l'application Monash.
Application MONASH
L'application Monash est un outil très utile pour quiconque suivant le régime faible en FODMAP. Développée par l'Université Monash, cette application est le fruit d'années de recherche et de collaboration avec des patients atteints du syndrome de l'intestin irritable (SII). Elle vise à aider les individus souffrant du SII à mieux gérer leur alimentation en fonction des FODMAP.
L'application Monash propose une base de données très complète d’aliments, répertoriant leur teneur en FODMAP, ainsi que des informations sur les portions appropriées. Grâce à un système de pastilles (vert, jaune, rouge), l’application permet aux utilisateurs de savoir facilement quels aliments peuvent être consommés, lesquels doivent être limités et ceux à éviter complètement. L'application est mise à jour régulièrement à mesure que de nouveaux tests sont réalisés, garantissant ainsi que les informations sont à jour. Cliquez-ici si vous désirez la télécharger (9,99$ ; disponible en français ou en anglais). Le site Fodmapedia, dont le contenu se base sur les données de l’Université Monash, est aussi une ressource fiable.
La version modifiée du régime
Une version modifiée du régime faible en FODMAP peut convenir à certaines personnes atteintes du SII, par exemple si vos symptômes sont moins sévères ou si on veut diminuer le niveau de restriction alimentaire. L'approche consiste à réduire seulement les aliments les plus riches en FODMAP. Cette version moins restrictive du régime permet une plus grande variété d'aliments tout en évitant les sources de FODMAP les plus problématiques. Un(e) diététiste-nutritionniste pourra vous guider dans ce processus.
L’importance du suivi nutritionnel
Afin de profiter au maximum de son efficacité, il est fortement recommandé de consulter un(e) diététiste-nutritionniste si vous envisagez de suivre le régime faible en FODMAP. En effet, ce régime requiert une connaissance approfondie des FODMAP présents dans divers aliments et une attention à certains détails.
De nombreux aliments à éviter ou à limiter :
Le régime faible en FODMAP implique l'élimination ou la réduction de nombreux aliments courants. Cela inclut des aliments riches en fructose (comme les pommes et les poires), en lactose (comme le lait), en fructanes (comme le blé, l’ail et l’oignon), en GOS (comme les légumineuses) et en polyols (comme les champignons et le céleri). Il peut être difficile de naviguer par soi-même dans cette liste d'aliments restreints.
La question des portions :
Même parmi les aliments autorisés, il y a souvent des portions maximales à ne pas dépasser. Certains aliments peuvent être consommés en quantités limitées sans provoquer de symptômes, mais ils peuvent déclencher des problèmes s'ils sont consommés en excès. Il est donc important de respecter les portions spécifiques à chaque aliment.
La confusion autour de certains aliments :
Certains aliments peuvent être consommés sous certaines formes ou préparations, mais pas d'autres. Par exemple, le soya est considéré faible en FODMAP sous forme de tofu ferme, mais pas sous forme de lait de soya ou de tofu soyeux. Cela ajoute une dimension supplémentaire à la complexité du régime.
Un processus spécifique de réintroduction :
Durant la phase de tests du régime, des aliments spécifiques de chaque groupe de FODMAP sont réintroduits un par un, afin d’identifier ceux qui déclenchent des symptômes. Cette étape est délicate et doit être surveillée de près afin de bien identifier quels aliments sont bien tolérés et en quelles quantités. En consultant un(e) diététiste-nutritionniste, vous bénéficierez des conseils et outils adéquats pour suivre vos symptômes et obtenir des résultats clairs.
Il y a aussi certains risques associés au régime faible en FODMAP s’il n’est pas suivi de façon adéquate, notamment :
Risques liés à la restriction alimentaire :
Si la restriction alimentaire est importante, cela peut rendre plus difficile l'obtention de tous les nutriments essentiels pour certaines personnes. Les carences nutritionnelles sont donc un risque potentiel si le régime n’est pas suivi de façon à être équilibré et varié ou s’il est suivi trop longtemps. La restriction peut aussi entraîner un focus important sur les aliments, ce qui peut devenir une source de stress supplémentaire.
Pour toutes ces raisons, il est fortement recommandé de suivre le régime faible en FODMAP sous la supervision d'un(e) diététiste-nutritionniste ayant une expertise en SII et FODMAP. Voici pourquoi le suivi nutritionnel est bénéfique :
Personnalisation :
Chaque individu est unique et peut avoir des seuils de tolérance différents aux FODMAP. Un(e) diététiste-nutritionniste peut personnaliser le régime en fonction de vos besoins spécifiques. Vous profiterez aussi d’idées de recettes et de conseils nutritionnels adaptés à votre situation.
Éducation et soutien :
Vous bénéficierez d'une éducation approfondie sur les FODMAP et d'un soutien continu pour mieux comprendre le régime, les choix alimentaires à privilégier et les autres stratégies de gestion du SII. Vous recevrez également divers outils pour faciliter le processus et suivre le régime de façon adéquate. Cela permet de devenir plus autonome dans la gestion de la condition et donc mieux la contrôler sur le long terme.
Prévention des risques liés au régime :
En limitant de nombreux aliments, il peut être plus difficile de manger varié et de prendre soin de votre microbiote. Un(e) diététiste-nutritionniste peut vous aider à maintenir une alimentation équilibrée et variée afin d’aller chercher tous les nutriments nécessaires à votre santé globale et digestive.
Pour en apprendre plus sur les raisons de consulter un(e) diététiste-nutritionniste pour le syndrome de l’intestin irritable, consultez cet article.
Par où commencer?
Consulter votre médecin (si ce n’est pas déjà fait)
Si vous soupçonnez être atteint(e) du syndrome de l’intestin irritable mais que vous n’avez pas encore eu de diagnostic, la première chose à faire est de consulter votre médecin, qui pourra poser un diagnostic s’il y a lieu et exclure la présence d’autres maladies. Assurez-vous de lui communiquer toute l’information nécessaire concernant vos symptômes.
Prendre rendez-vous avec un(e) diététiste-nutritionniste
Si vous avez reçu un diagnostic de syndrome de l’intestin irritable, il est fortement recommandé de prendre rendez-vous avec un(e) diététiste-nutritionniste ayant une expertise en syndrome de l’intestin irritable et régime faible en FODMAP, qui pourra vous aider à déterminer si ce régime est approprié pour vous et vous guidera tout au long du processus.
Se préparer au premier rendez-vous
Avant votre premier rendez-vous nutritionnel, essayez de noter ce que vous mangez et buvez pendant au moins 3 jours, ainsi que vos symptômes. Ainsi, votre diététiste-nutritionniste pourra mieux évaluer votre consommation de FODMAP dès le premier rendez-vous.
Conclusion
En conclusion, le régime faible en FODMAP peut être une stratégie très bénéfique pour la gestion des symptômes du syndrome de l'intestin irritable. Cependant, il est fortement recommandé de se faire accompagner par un(e) diététiste-nutritionniste, qui pourra vous aider à naviguer dans les nuances du régime et travailler avec vous pour améliorer significativement votre santé digestive.
Si vous désirez prendre rendez-vous pour une consultation nutritionnelle avec moi, je vous invite à vous rendre sur ma page de Consultations pour en apprendre davantage sur les services que j’offre.
Foire aux questions
-
Le régime faible en FODMAP n'est généralement pas recommandé à long terme, car il a un haut niveau de restriction. La phase d’élimination du régime est recommandée pour 2 à 6 semaines seulement. Cette phase est suivie d'une phase de réintroduction contrôlée des FODMAP pour déterminer quels aliments déclenchent des symptômes. Un(e) diététiste-nutritionniste peut vous guider dans la transition vers une alimentation plus variée à long terme.
-
Le régime faible en FODMAP a été étudié principalement pour le syndrome de l'intestin irritable. Toutefois, il semble démontrer des résultats prometteurs pour d’autres conditions digestives (comme la maladie de Crohn et la maladie coeliaque). Les approches alimentaires doivent être adaptées à chaque diagnostic spécifique. Consultez un médecin et un(e) diététiste-nutritionniste, qui vous guidera vers le traitement à privilégier pour votre condition.
-
Le régime faible en FODMAP n'exige pas d’éliminer le gluten, à moins que vous ne soyez également atteint de la maladie cœliaque ou d’une sensibilité au gluten non cœliaque. Le rôle du gluten dans le contexte du régime faible en FODMAP peut porter à confusion. Il est couramment recommandé de choisir des produits sans gluten, mais cette recommandation ne vise pas directement le gluten en tant que tel. L'objectif est plutôt d'éviter les fructanes présents dans le blé, qui sont un groupe de FODMAP et peuvent déclencher des symptômes. Ainsi, les produits sans gluten, qui sont exempts de blé, permettent généralement d’éviter de consommer des fructanes.
Par ailleurs, si vous soupçonnez être atteint(e) du syndrome de l'intestin irritable (SII) mais n'avez pas encore reçu de diagnostic ni été testé pour la maladie cœliaque, il est important de continuer à consommer du gluten avant de subir le test sanguin de dépistage de la maladie cœliaque. Cette précaution évite les résultats faussement négatifs qui pourraient survenir autrement.
-
Le syndrome de l'intestin irritable est une condition chronique et il n'existe actuellement aucun remède définitif. Cependant, le régime faible en FODMAP peut aider à gérer les symptômes chez de nombreuses personnes.
-
La consommation excessive d'alcool peut déclencher ou aggraver les symptômes du syndrome de l'intestin irritable (SII) chez certaines personnes. Il est souvent recommandé de limiter la consommation d'alcool pendant le régime faible en FODMAP, surtout pendant les phases d'élimination et de réintroduction.
-
Les situations sociales et les sorties au restaurant peuvent être un défi pendant le régime faible en FODMAP. Vous pouvez planifier d’avance vos sorties au restaurant en s’assurant qu’ils ont des options faibles en FODMAP, ou demander certaines modifications une fois sur place. Vous pouvez également apporter des collations ou des aliments faibles en FODMAP dans les situations où les choix peuvent être limités.
-
Certains édulcorants artificiels, tels que le stévia, sont faibles en FODMAP et peuvent être consommés en petites quantités pendant le régime faible en FODMAP. Cependant, d’autres édulcorants, notamment ceux qui finissent par « ol » (sorbitol, mannitol, xylitol, etc.) sont riches en FODMAP et doivent être évités.
-
Cela dépend de quel supplément il s’agit. Il est conseillé d’en discuter avec un professionnel de la santé, tel que votre médecin, pharmacien ou diététiste-nutritionniste.
-
Un(e) diététiste-nutritionniste spécialisé(e) dans le régime faible en FODMAP peut vous aider à maintenir une alimentation équilibrée qui répond à vos besoins nutritionnels. Vous pouvez aussi consulter ma page de recettes faibles en FODMAP!
-
Le régime faible en FODMAP n'est pas conçu comme un régime pour perdre du poids. Il n’est pas recommandé pour la perte de poids. Si la perte de poids est votre objectif, consultez un(e) diététiste-nutritionniste qui vous guidera vers la meilleure stratégie adaptée à vos besoins.
-
Oui, il est possible de suivre le régime faible en FODMAP tout en étant végan ou végétarien, mais cela peut nécessiter une planification minutieuse pour s'assurer d'obtenir tous les nutriments essentiels. Un(e) diététiste-nutritionniste peut vous aider à élaborer un plan alimentaire adapté à votre régime alimentaire spécifique.
-
Les FODMAP ne sont généralement pas nuisibles pour la santé, au contraire! Bien qu’ils puissent causer des symptômes digestifs chez les personnes souffrant du SII, certains d'entre eux, comme les fructanes, peuvent avoir des effets bénéfiques sur la santé intestinale. Certains aliments riches en FODMAP peuvent avoir un effet prébiotique, servant de nourriture aux bonnes bactéries présentes dans notre intestin, ce qui stimule leur croissance. Ces bactéries, à leur tour, produisent des molécules bénéfiques pour notre santé.
Il est donc recommandé de ne pas suivre le régime faible en FODMAP à long terme et de réintroduire dès que possible des aliments qui contiennent des FODMAP, selon votre tolérance. Un(e) diététiste-nutritionniste peut vous aider à déterminer la durée appropriée de la phase d'élimination des FODMAP et à élaborer un plan pour réintroduire progressivement des FODMAP.
Les informations contenues dans cet article sont uniquement fournies à titre informatif. Elles ne remplacent en aucun cas les conseils médicaux professionnels, le diagnostic ou le traitement médical. Les informations présentées ici ne doivent pas être utilisées pour établir un autodiagnostic ou pour remplacer les soins et les recommandations de votre médecin ou d'autres professionnels de la santé qualifiés. Si vous pensez être atteint(e) du syndrome de l'intestin irritable ou de toute autre condition médicale, il est impératif de consulter un médecin pour obtenir un diagnostic précis et des conseils médicaux appropriés.
-
Barrett JS et al. (2010). Dietary poorly absorbed, short-chain carbohydrates increase delivery of water and fermentable substrates to the proximal colon. Aliment Pharmacol Ther, 31(8), p.874-882. DOI: 10.1111/j.1365-2036.2010.04237.x.
Biesiekierski JR. et al. (2011). Quantification of fructans, galacto-oligosacharides and other short-chain carbohydrates in processed grains and cereals. J Hum Nutr Diet, 24(2), p.154-76. DOI: 10.1111/j.1365-277X.2010.01139.x
Biesiekierski, J.R., et al. (2013). No effects of gluten in patients with self-reported non-celiac gluten sensitivity after dietary reduction of fermentable, poorly absorbed, short-chain carbohydrates. Gastroenterology, 145(2), p.320-8. DOI: 10.1053/j.gastro.2013.04.051
Bohn L, Storsrud S, et Simren M. (2013). Nutrient intake in patients with irritable bowel syndrome compared with the general population. Neurogastroenterol Motil, 25(1), p.23-30. DOI: 10.1111/nmo.12001
Chumpitazi BP. et al. (2015). Randomised clinical trial: gut microbiome biomarkers are associated with clinical response to a low FODMAP diet in children with the irritable bowel syndrome. Aliment Pharmacol Ther, 42(4), p. 418-27. DOI: 10.1111/apt.13286.
De Roest RH. et al. (2013). The low FODMAP diet improves gastrointestinal symptoms in patients with irritable bowel syndrome: a prospective study. Int J Clin Pract, 67(9), p.895-903. DOI: 10.1111/ijcp.12128.
Gibson, P. R. (2017). History of the low FODMAP diet. Journal of Gastroenterology and Hepatology, 32, p. 5-7. DOI: 10.1111/jgh.13685
Halmos EP. et al. (2014). A diet low in FODMAPs reduces symptoms of irritable bowel syndrome. Gastroenterology, 146(1), p.67-75. DOI: 10.1053/j.gastro.2013.09.046
Marsh A, Eslick EM et Eslick GD. (2016). Does a diet low in FODMAPs reduce symptoms associated with functional gastrointestinal disorders? A comprehensive systematic review and meta-analysis. Eur J Nutr. 55(3), p.897-906. DOI: 10.1007/s00394-015-0922-1.
Monash University. (2019). About FODMAP and IBS. URL: https://www.monashfodmap.com/about-fodmap-and-ibs/
Monash University. (2019). Get the App. URL: https://www.monashfodmap.com/ibs-central/i-have-ibs/get-the-app/
Monash University. (2019). Starting the Low FODMAP Diet. URL: https://www.monashfodmap.com/ibs-central/i-have-ibs/starting-the-low-fodmap-diet/
Monsbakken, K.W. et al. (2006). Perceived food intolerance in subjects with irritable bowel syndrome-- etiology, prevalence and consequences. Eur J Clin Nutr. 60(5), p.667-72. DOI: 10.1038/sj.ejcn.1602367
Murray K. et al. (2014). Differential effects of FODMAPs (fermentable oligo-, di-, mono-saccharides and polyols) on small and large intestinal contents in healthy subjects shown by MRI. Am J Gastroenterol. 109(1), p.110-119. DOI: 10.1038/ajg.2013.386.
Ong DK. et al. (2010). Manipulation of dietary short chain carbohydrates alters the pattern of gas production and genesis of symptoms in irritable bowel syndrome. J Gastroenterol Hepatol. 25(8), p. 1366-1373. DOI: 10.1111/j.1440-1746.2010.06370.
Ostgaard H. et al. (2012). Diet and effects of diet management on quality of life and symptoms in patients with irritable bowel syndrome. Mol Med Rep. 5(6), p.1382-1390. DOI: 10.3892/mmr.2012.843.
Reding KW. Et al. (2013). Relationship between patterns of alcohol consumption and gastrointestinal symptoms among patients with irritable bowel syndrome. Am J Gastroenterol, 108(2), p.270-276. DOI: 10.1038/ajg.2012.414.
Richard B. G. et al. (2009). Reduction of dietary poorly absorbed short-chain carbohydrates (FODMAPs) improves abdominal symptoms in patients with inflammatory bowel disease—a pilot study, Journal of Crohn's and Colitis, 3(1), p.8–14, DOI: 10.1016/j.crohns.2008.09.004.
Shepherd SJ. et al. (2008). Dietary triggers of abdominal symptoms in patients with irritable bowel syndrome: randomized placebo-controlled evidence. Clin Gastroenterol Hepatol. 6(7), p.765-771. DOI: 10.1016/j.cgh.2008.02.058.
Shepherd SJ. et al. (2006). Fructose malabsorption and symptoms of irritable bowel syndrome: guidelines for effective dietary management. J Am Diet Assoc, 106(10), p.1631-1639. DOI: 10.1016/j.jada.2006.07.010
Staudacher HM. et al. (2011). Comparison of symptom response following advice for a diet low in fermentable carbohydrates (FODMAPs) versus standard dietary advice in patients with irritable bowel syndrome. J Hum Nutr Diet, 24(5), p.487-495. DOI: 10.1111/j.1365-277X.2011.01162
Staudacher HM. et al. (2012). Fermentable carbohydrate restriction reduces luminal bifidobacteria and gastrointestinal symptoms in patients with irritable bowel syndrome. J Nutr, 142(8), p.1510-1518. DOI: 10.3945/jn.112.159285.
Poursuivre votre lecture
Par Clémence Cahill, diététiste-nutritionniste membre de l’ODNQ. Par l'entremise de Flore Nutrition, ma mission est d'aider les personnes atteintes du syndrome de l’intestin irritable à améliorer la gestion de leurs symptômes et leur qualité de vie.
Articles récents
Dernières recettes
Vous cherchez quelque chose?